
Esta tercera entrada sobre la Radioterapia en tiempos del coronavirus continúa recogiendo artículos, guías y documentos que están compartiendo colegas de otros partes del mundo centradas en la radioterapia en los tiempos del coronavirus, como en anteriores entradas sin entrar a juzgar su impacto pero otorgándoles la importancia que tiene comunicar y transmitir la propia experiencia para otros. Aunque ahora sean los pacientes COVID19 los que copan casi toda la actividad clínica diaria en nuestros hospitales, no hay que olvidar que el cáncer sigue,y que la radioterapia ha sido, y continúa siendo un enormemente eficaz, eficiente y efectivo tratamiento locorregional, más aún en este tiempo en el que la reducción de cirugías tanto para disminuir el riesgo de infección por coronavirus como por imposibilidad de disponer de camas de UCI, hace que el peso del tratamiento local del cáncer, piedra angular para conseguir la curación (no hay curación sin control local de la enfermedad) recaiga en un tratamiento de demostrada eficacia como la radioterapia. Y es nuestra obligación como médicos el procurar mantener nuestros Servicios funcionantes y con capacidad para, con todas las precauciones necesarias, continuar los tratamientos y no privar de oportunidades de sanación a los pacientes con cáncer. La pandemia por coronavirus cambiará muchas de nuestros comportamientos y actitudes en todos los ámbitos de la vida, y también en lo que atañe a la radioterapia, y al menos esa enseñanza habremos de sacar para el futuro próximo.
En las entradas previas publicadas en El Lanzallamas en semanas pasadas se analizaron publicaciones centradas en cómo organizar un Servicio, qué precauciones tomar, cómo tratar de la mejor manera a los pacientes a fin de optimizar la respuesta a la par que minimizando el riesgo para ellos y los profesionales (Radioterapia en tiempos del coronavirus (I): recomendaciones generales), así como los artículos que ya dan indicaciones específicas para proceder a adecuar la radioterapia en distintos tumores durante, pero probablemente también después, esta epidemia de COVID-19 (Radioterapia en tiempos del coronavirus (II): mama, próstata, paliativos, recto).
En un interesante y muy recomendable editorial publicado en la revista Advances in Radiation Oncology, Rathod y cols. recuerdan como la Oncología Radioterápica se ha cimentado, clásicamente, en las llamadas 4 Rs: Reparación del daño subletal, Redistribución del ciclo celular, Reoxigenación de los tejidos y Repoblación tumoral acelerada. Pero también proponen, en el contexto de la pandemia COVID-19, y lo que ello está suponiendo de cambio para casi todos los ámbitos de la vida, adoptar en la Oncología Radioterápica otras nuevas 4 Rs para intentar adptarnos y mitigar el impacto que la epidemia está teniendo en nuestros pacientes:
- Remoto, fomentando tele-consultas y tele-trabajo;
- Racionar la radioterapia, omitiéndola en casos seleccionados en los que la magnitud absoluta del beneficio sea pequeña;
- Retrasar la radioterapia, cuándo sea posible y cuánto sea posible siempre que no implique empeorar el pronóstico final;
- Reducción de la dosis/fracción, apostando claramente por esquemas hipofraccionados en cualquier tratamiento
A modo de recordatorio, las recomendaciones para optimizar la radioterapia durante la epidemia de coronavirus intentan ceñirse al acrónimo RADS:
- Remote Visits: fomentar tele-trabajo, tele-consultas, tele-seguimiento para minimizar la frecuentación hospitalaria
- Avoid Radiation: evitar o ahorrar radioterapia en aquellos casos en los que exista una alternativa eficaz que permita reducir el número de visitas al hospital
- Defer Radiation: retrasar lo posible, cuando sea posible y aceptable, la administración de la radioterapia
- Shorten Radiation: acortar la duración de los tratamientos favoreciendo el empleo de esquemas cortos y ultra-cortos de irradiación.

CÁNCER DE PULMÓN:
En este documento, un total de 32 expertos en radioterapia de cáncer de pulmón de ESTRO y ASTRO fueron preguntados, utilizando una metodología de análisis DELPHI, acerca de su actuación ante dos posibles escenarios en una pandemia COVID-19. Se plantearon 6 posibles casos, desde tumores precoces a tratamientos postoperatorios y tratamientos con intención paliativa y tanto en tumores de célula pequeña (SLCC) como no-pequeña (NSCLC). El primer escenario contempla una fase temprana de la epidemia y un objetivo centrado en disminuir riesgos tanto para pacientes como profesionales, asociados a la administración del tratamiento, buscando consenso que permita disminuir número de visitas al hospital mediante el empleo de esquemas hipofraccionados. El segundo escenario, una pandemia brutal y generalizada, se caracterizaba por la reducción de los recursos de radioterapia, buscando consenso que permita priorizar el tratamiento de los pacientes en una situación de merma de recursos (por falta/reubicación de personal, problemas en hardware/software de los Servicios y en la posibilidad de solucionar averías,…) en función de distintos factores como la potencial cura, el beneficio relativo de la radioterapia, la esperanza de vida y el estado general del paciente.
Los autores resumen el consenso alcanzado con respecto a 3 situaciones: 1) valorar retrasar el inicio de la radioterapia 4-6 semanas, 2) valorar el empleo de esquemas hipofraccionados, 3) valorar la actitud a tomar ante pacientes COVID + antes y/o durante la radioterapia:
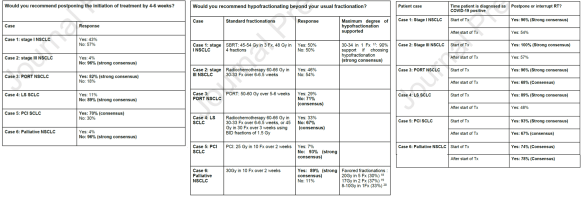
Y, finalmente, establecen consenso acerca de los esquemas de hipofraccionados que alcanzaban mayor consenso:

La radioterapia desempeña un papel crucial y potencialmente curativo en tratamiento del cáncer de pulmón. Además, los pacientes con cáncer de pulmón son una población particularmente vulnerable a la epidemia por coronavirus, y su situación pulmonar afectada muchas veces de base hace que el riesgo de complicaciones sea incluso mayor. Los autores de esta revisión, oncólogos radioterápicos del Memorial Sloan Kettering Cancer Center de Nueva York, plantean las cuestiones asociadas al tratamiento del cáncer de pulmón en el contexto de la pandemia COVID-19.
Los autores apuestan por esquemas hipofraccionados y acortados de radioterapia siempre que sea posible y para el mayor número de pacientes. El objetivo de estas recomendaciones es doble: en primer lugar, intentar minimizar el número de desplazamientos y reducir así el riesgo de contagio y diseminación de la enfermedad, tanto para pacientes como para profesionales encargados de sus tratamiento y, en segundo lugar, prever y adelantarse a un posible recorte de personal en los Servicios de Oncología Radioterápica motivado tanto por el efecto de la pandemia sobre los profesionales del Servicio como por la necesidad de reubicar a muchos de ellos fuera el Servicio de oncología Radioterápica para cubrir la atención de pacientes con infección COVID-19.
En la revisión efectuada, se han seleccionado aquellos esquemas hipofraccionados donde existe evidencia que sustente la compatibilidad en términos de eficacia y toxicidad y recomiendan su empleo desde los primeros momentos de la pandemia, con independencia del grado de afectación geográfica, y con la previsión puesta en que la duración de la misma puede extenderse varias semanas o incluso meses.

Este artículo presenta las recomendaciones de un grupo de expertos en oncología quirúrgica, radioterápica y médica dedicados al cáncer de pulmón en el contexto de la actual pandemia COVID-19. Los autores plantean como premisa inicial garantizar, en la medida de lo posible, la seguridad de pacientes y personal en estas circunstancias. Los expertos plantean los dilemas a los que nos enfrentamos en el tratamiento del cáncer de pulmón. El primero se refiere al enfoque general del tratamiento con 6 semanas de radioquinmioterapia concurrente seguida de durvalumab de consolidación administrado cada 2 semanas durante 12 meses posteriores. Se recomienda emplear esquemas de radioterapia hipofraccionada siempre que sea posible, dando unas sugerencias al respecto. El segundo dilema se relaciona con los efectos inmunocomprometidos de la quimioterapia y la radioterapia que pueden aumentar cuando se administra simultáneamente 5 días a la semana durante 6 semanas consecutivas.
Igualmente., los autores plantean la actitud a tomar ante pacientes infectados por Coronavirus y con diagnóstico de cáncer de pulmón localmente avanzado. En el actual contexto, los expertos consideran que es poco probable que el uso de quimioterapia concurrente sea beneficioso en estos pacientes dado el potencial para provocar mielosupresión, esofagitis y neumonitis y solo debe considerarse si la disminución de la masa tumoral es necesaria para aliviar el compromiso pulmonar. Del mismo modo, aconsejan que los pacientes con síntomas graves por COVID-19 no deben recibir ninguna terapia contra el cáncer hasta que se recuperen. En pacientes con síntomas leves o nulos se recomienda instaurar estrategias de tratamiento con estricto control mediante uso de EPIs para pacientes y personal, separación física de infectados y no infectados, saneamiento frecuente de los equipos y diferentes máquinas si es posible. El manejo del paciente que da positivo por COVID-19 y es asintomático es más difícil. Muchos de los pacientes desarrollan síntomas de empeoramiento en la segunda semana de infección por COVID-19 y la influencia del tratamiento para el cáncer de pulmón en la infección asintomática por COVID-19 se desconoce. Los autores recomiendan esperar, en estos casos, 1-2 semanas para iniciar el tratamiento.
Finalmente, los autores hacen un llamamiento expreso a evitar el onco-nihilismo que corre riesgo de rodear a los pacientes con cáncer, especialmente con cáncer de pulmón, y que puede conducir a privarlos, por el mero hecho del diagnóstico, de medidas terapéuticas eficaces frente a COVID-19 como son el empleo de ventiladores o el ingreso en UCIs.


CÁNCER DE CABEZA Y CUELLO:
En este trabajo, se recogen las opiniones de un panel de expertos internacionales de ASTRO, ESTRO y países seleccionados de Asia-Pacífico a los que se somete a consideración, con una metodología DELPHI similar a la empleada en el trabajo sobre cáncer de pulmón de Gruckenberger et al previamente citado, cinco posibles casos de tumores de cabeza y cuello en dos posibles escenarios: 1) escenario precoz dirigido a mitigar el riesgo de contagio e infección tanto para paciente como profesionales, favoreciendo disminuir las visitas, la tele-consulta y la posibilidad de acortar tratamientos y 2) escenario avanzado con disminución de los recursos de radioterapia, valorando entonces priorizar los tratamientos y demorar los no imprescindibles. En todos ellos se plantea la posibilidad de modificar tanto el fraccionamiento de la radioterapia como la administración concurrente de fármacos radiosensibilizantes. Del mismo modo, los autores plantean la eventualidad de hacer frente a pacientes infectados antes o durante la administración del tratamiento.


Los autores de esta comunicación, oncólogos radioterápicos italianos, no pretenden establecer unas pautas estrictamente definidas para la actuación, sino tan sólo sugerir recomendaciones a tener en cuenta para el manejo de los pacientes con tumores de cabeza y cuello. Partiendo de la premisa de que la radio(quimio)terapia es un tratamiento fundamental para tumores del área ORL, se aconseja:
- Omitir el tratamiento sistémico en pacientes de >70 años o <70 pero con comorbilidades, como diabetes y enfermedades cardiovasculares: Por un lado, el metanálisis actualizado de quimioterapia en el cáncer de cabeza y cuello (MACH-NC) no mostró ningún beneficio de supervivencia como resultado de la adición de quimioterapia para pacientes de edad avanzada y por otro, estas comorbilidades relevantes están relacionadas con un mayor riesgo de muerte en caso de infección por COVID-19
- Omitir la quimioterapia de inducción basada en cisplatino: No se ha demostrado un beneficio definitivo en la supervivencia general con la incorporación de quimioterapia de inducción en comparación con la radio-quimioterapia estándar en estudios aleatorizados
- Acortar la duración total del tratamiento: Emplear técnicas de boost integrado simultáneo (SIB) para lograr una reducción de al menos 1 semana en comparación con la técnica secuencial.
- Retrasar el inicio de la radioterapia postoperatoria en pacientes con tumores de glándulas salivales hasta 12 semanas después de la cirugía dado que el factor tiempo no tiene efecto deletéreo en es casos
- Desarrollar un plan de seguimiento y control telemático
CÁNCER DE ESÓFAGO:
Los enfoques de tratamiento estándar para el cáncer de esófago potencialmente curable generalmente comprenden tanto quimioterapia neoadyuvante o radiquimioterapia concurrente seguida de cirugía, radioquimioterapia concomitante con intención radical y exclusiva o tratamiento adyuvante tras cirugía. Los autores de este trabajo recogen las recomendaciones británicas para el tratamiento del cáncer de esófago en distintos escenarios en el contexto de la pandemia por COVID-19. y, como dato anecdótico, resulta llamativo cómo se recuperan esquemas de tratamiento que hace ya más de 20 años demostraron una eficacia pocas veces alcanzada, como el esquema del Christie Hospital de Manchester de 45-52.5 Gy en 15/16 fracciones en 3 semanas exquisitamente descrito por Sykes et al.en 1998.

MELANOMA OCULAR:
El melanoma uveal es un raro tipo de tumor pero que requiere un tratamiento precoz por varios motivos: (1) es altamente letal, con aproximadamente una tasa global de metástasis del 50% (2) los resultados son potencialmente peores si el tratamiento ocular se retrasa y (3) la radioterapia ocular es altamente efectiva en lograr el control local del tumor (por ejemplo,> 95% de tasa de control local del tumor después de 4-5 fracciones de radioterapia con protones. Los autores revisan las indicaciones de radioterapia con protones en estos tumores así como las recomendaciones acerca de organización y logística de los Servicios para poder administrar estos tratamientos. Los autores hacen, además, hincapié en que el tratamiento del melanoma ocular con protones se realiza siempre empleando hipofraccionamiento y, por lo tanto, de acuerdo con las pautas de radioterapia recomendadas durante la pandemia. Como alternativa, los autores proponen evaluar individualmente otras alternativas terapéuticas: enucleación o vigilancia estrecha que pueden ser apropiadas en casos seleccionados, como es el caso de tumores pequeños con perfil genético favorable o tumores de iris muy localizados que no asocien glaucoma y en los que los resultados pueden no verse comprometido si el tratamiento se retrasa hasta que el riesgo de infección haya disminuido.
«Los débiles no luchan. Los más fuertes quizás luchen una hora. Los que aún son más fuertes, luchan unos años. Pero los más fuertes de todos, luchan toda su vida, éstos son los indispensables»
Bertolt Brecht, dramaturgo y poeta alemán (1898-1956)
