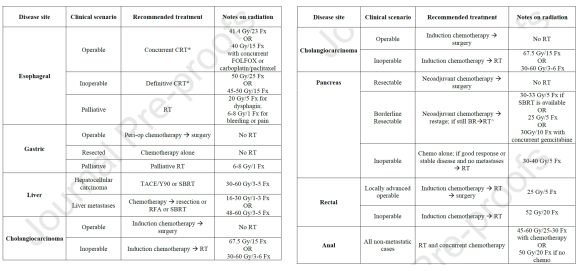
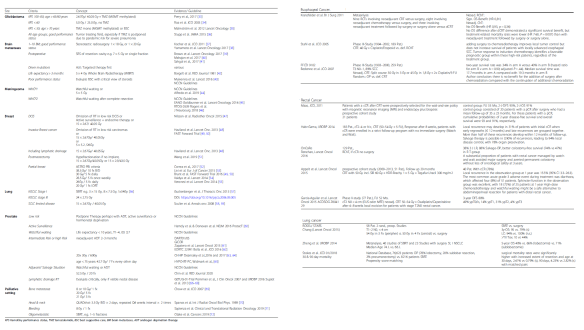
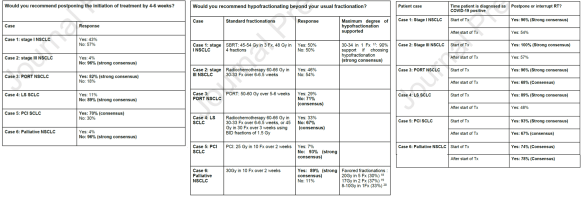
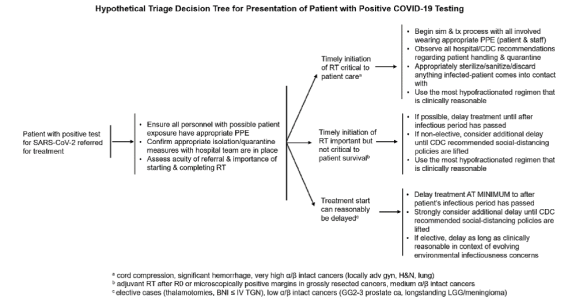
Como en años anteriores, llega el momento de echar la vista atrás, aunque sea sólo un instante, para conocer y reconocer como se merecen, las aportaciones que los oncólogos radioterápicos españoles hemos hecho en este recién terminado, aunque parezca ya tan lejano, 2019.
Y, también como cada año, recordar a los lectores que no es la intención de esta entrada (ni la de su autor) revisar todo tipo de publicaciones aparecidas en revistas, libros o similares, todo tipo de ponencias y comunicaciones en cursos, jornadas, seminarios o reuniones, ¡qué las hay y muchas!, sino que tan solo se busca reflejar la producción científica de los oncólogos radioterápicos españoles empleando para ello la revisión literatura científica más prestigiosa, entendiendo como tal aquellas publicaciones incluidas en una base de datos de reconocido prestigio como PubMed – y en las revistas incluidas en la misma – por lo que es posible que otras muchas publicaciones no incluidas en este índice concreto no hayan sido recogidas. Aún así, y asumiendo éstas posibles pérdidas, PubMed es una herramienta tremendamente útil para formar una imagen aproximada de la situación real en un momento dado. Además, permite aplicar los mismos criterios de búsqueda para la identificación de publicaciones a otras naciones y comparar nuestra producción científica con diferentes países de nuestro entorno, nuestras características y nuestro desarrollo y evaluar el posicionamiento de la Oncología Radioterápica española, al menos en lo tocante a su producción literaria, en el contexto de nuestros vecinos europeo con los que tanto compartimos.
Por ultimo, pero no por ello menos importante, insistir en que tras intentar recoger todos los artículos que los oncólogos radioterápicos españoles hemos publicado en este pasado 2019, la selección y gradación final de los 15 artículos más relevantes es absolutamente subjetiva, guiada exclusivamente por el criterio particular del autor de la entrada. Ni el tamaño del estudio, ni el prestigio en forma de factor de impacto de la publicación que aloja el trabajo, ni la autoría intelectual del mismo han sido condicionantes empleados para elaborar esta lista y no es su objetivo – ni primario ni secundario – establecer clasificación competitiva alguna más allá de lo compleja y retorcida que pueda parecer en ocasiones la particular opinión de su redactor.
En el año 2019 los Oncólogos Radioterápicos españoles cuentan con un total de 127 referencias en PubMed entre artículos originales, artículos de revisión y cartas al editor. El listado completo puede consultarse pinchando sobre este enlace.
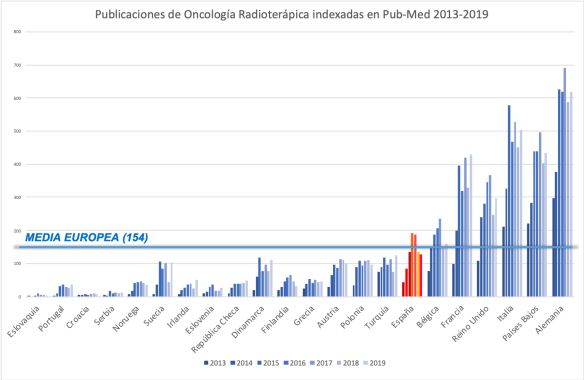
De manera llamativa, ¿preocupante?, esta cifra inferior a las de 2016, 2017 ó 2018, mantiene una línea descendente que contrasta con la tendencia progresivamente creciente que se observaba en el periodo 2013-2016 y nos devuelve a niveles apenas superiores a los alcanzados en 2014. Y, de nuevo, el número de publicaciones de autoría y/o participación española destacada ya no se sitúa por encima de la media europea, sino que se aleja progresivamente de ella. Igualmente, cuando nos comparamos con la producción científica de los países mas industrializados, de acuerdo con los criterios de OCDE, España se sitúa en una zona media-baja en producción científica en Oncología Radioterápica.
Y centrándonos más en nuestro ámbito de la Unión Europea, un año más continuamos muy lejos del nivel científico alcanzado por aquellos países a los que pretendemos asemejarnos, que nos doblan, e incluso triplican, en número de referencias. Los por qué de esta menor producción científica son, sin duda, múltiples: un sistema centrado exclusivamente, o casi exclusivamente, en la asistencia clínica, despreciando la investigación y docencia que son pilares fundamentales de la labor médica; el secular desprecio a la meritocracia de las instituciones españolas, especialmente públicas, que se traduce en el pobre reconocimiento de la labor investigadora publicada como motor de crecimiento y desarrollo profesional; la ausencia de financiación que hace muy difícil poder plantear estudios ambiciosos; los costes cada vez mayores que exigen las revistas, que han convertido la publicación de trabajos para el oncólogo médico no sólo en un esfuerzo personal en dedicación y horas de trabajo, sino también en un coste económico para el que, en demasiadas ocasiones, es complicado encontrar solución más allá del bolsillo particular de los investigadores… Estas, y otras muchas razones, pueden estar detrás y justificar, en cierto modo, la cifra de publicaciones de oncólogos radioterápicos españoles y deberían motivar, al menos, una reflexión serena. Con todo, vaya desde aquí el reconocimiento y homenaje a todos los oncólogos radioterápicos españoles que, además de de su dedicación asistencial, encuentran tiempo, ganas y valor para dedicar parte de su esfuerzo a difundir y publicar su trabajo contribuyendo al avance de la Medicina en global y de la Radioterapia en particular.

En este pasado 2019 las áreas de interés donde se concentran la mayoría de las publicaciones de autores españoles han sido los, con alguna diferencia respecto a años anteriores, los tumores génito-urinarios, del SNC y tumores ORL, de mama y pulmón, por encima de otras localizaciones. Además, cada vez es mayor el número de publicaciones que se centran en la utilidad de las avanzadas técnicas de SBRT/SABR tanto en enfermedad localizada como oligometastásica, un aspecto que la reciente renovación tecnológica realizada gracias a la altruista donación de la Fundación Amancio Ortega sin duda contribuirá a desarrollar en años venideros. Y, finalmente, ya no es sorpresa comprobar como los trabajos sobre inmunoterapia y radio-inmunoterapia se afianzan como un área emergente fuerte, y aunque la mayoría de ellos continúan dentro de la investigación básica preclínica apuntan a una importancia creciente en próximos años.

Las siguientes 15 publicaciones son, en orden creciente de importancia, las que a mi juicio mayor impacto han tenido en este pasado año 2019. Como ha quedado previamente dicho, se trata una apreciación subjetiva y se podrá echar en falta algún artículo concreto o cuestionar el orden y gradación establecidos, pero la mayoría de los artículos mencionados merecen estarlo y son un fiel reflejo de la actividad científica de la Oncología Radioterápica en España.
15.- Rodríguez A, Arenas M, Lara PC, López-Torrecilla J, Algara M, Conde A, Pérez-Montero H, Muñoz JL, Peleteiro P, Pérez-Calatayud MJ, Contreras J, Ferrer C; Spanish Society of Oncology and Radiotherapy (SEOR) Analysis Group. Are there enough radiation oncologists to lead the new Spanish radiotherapy? Clin Transl Oncol. 2019 Dec;21(12):1663-1672. doi: 10.1007/s12094-019-02095-x.
Este interesante análisis de la Sociedad Española de Oncología Radioterápica (SEOR) pretende estudiar la disponibilidad de médicos especialistas en oncología radioterápica en un contexto como el español, sometido en los últimos años a un profundo proceso de modernización tecnológica a la par que afrontan un contexto de creciente demanda por parte de la población. A través de una encuesta realizada a los Jefes de Servicio de Oncología Radioterápica, tanto de centros públicos como privados, se pretende conocer el número de profesionales, su posición y su año de incorporación como médicos especialistas y el número de médicos residentes en formación en cada servicio. Se obtuvo una tasa de respuestas del 100%. De acuerdo con los datos suministrados, el número total de oncólogos radioterápicos que trabajan en estos centros es de 721, o de 15,4 oncólogos por millón de habitantes, con variaciones considerables entre las regiones. Dadas las recomendaciones nacionales de tener 20 oncólogos por millón de habitantes, se considera que actualmente hay un déficit de 204 especialistas. Si también se toman en cuenta los 163 próximos retiros, habrá 367 oncólogos radioterapeutas menos de los necesarios para cumplir con el aumento del 25% en las indicaciones de radioterapia proyectadas para 2025. Datos estos que es necesario conocer para poder implementar las medidas necesarias para cubrir estos déficits previstos, así como anticipar futuras necesidades.
14.- Cacicedo J, Navarro-Martin A, Gonzalez-Larragan S, De Bari B, Salem A, Dahele M. Systematic review of educational interventions to improve contouring in radiotherapy. Radiother Oncol. 2019 Nov 28;144:86-92. doi: 10.1016/j.radonc.2019.11.004.
La correcta definición de los volúmenes de tratamiento es un aspecto fundamental en el proceso de la radioterapia. Sin embargo, no existe unanimidad de criterios a la hora de establecer el mejor método para enseñar, y adquirir, las habilidades necesarias para esta función. Los autores de este trabajo realizan una minuciosa búsqueda y recogida de trabajos centrados en la enseñanza de la definición volúmenes de interés y en la posterior evaluación crítica de la misma. Aunque se identificaron casi 600 artículos y documentos centrados en este aspecto, tan solo 16 cumplían los requisitos exigidos para su evaluación. La conclusión de los autores es que las herramientas diseñadas para la enseñanza de la delimitación de volúmenes para radioterapia aún siendo útiles se limitan a muestras pequeña, sin casi evaluación de su impacto a largo plazo y sin tener en cuenta intervenciones educativas diseñadas para mejorar el rendimiento del contorno es limitada y heterogénea el efecto en la planificación del tratamiento. Es preciso por tanto diseñar nuevas y más potentes herramientas para fortalecer el aprendizaje de un elemento imprescindible para la actividad clínica diaria de la radioterapia.
13.- Büchser D, Zapatero A, Rogado J, Talaya M, Martín de Vidales C, Arellano R, Bocardo G, Cruz Conde A, Pérez L, Murillo MT. Long-term Outcomes and Patterns of Failure Following Trimodality Treatment With Bladder Preservation for Invasive Bladder Cancer. Urology. 2019 Feb;124:183-190. doi: 10.1016/j.urology.2018.07.058.
El tratamiento clásico del cáncer de vejiga infiltrante órgano-confinado comprende la realización de cirugía radical (cistectomía y linfadenectomía pélvica) seguido de tratamiento adyuvante en función e los hallazgos. Sin embargo, en los últimos años existe un interés creciente por lo que se ha dado en llamar tratamiento trimodal conservador del cáncer de vejiga que pretende, mediante la combinación de una cirugía limitada, radioterapia y tratamiento sistémico, obtener buenos resultados a la par que evite la importante morbilidad asociada a una cirugía más radical. Los autores de este estudio presentan los resultados de un análisis prospectivo monoinstitucional de 3 protocolos consecutivos de conservación de la vejiga que combinan la resección transuretral máxima del tumor de vejiga (mTURBT), radioterapia (RT) y quimioterapia basada en cisplatino. El protocolo 1 consistió en metotrexato-cisplatino-vinblastina neoadyuvante seguido de reevaluación mediante cistoscopia y RT 60 Gy en pacientes con respuesta tumoral completa. El protocolo 2 incluyó RT hperfraccionada acelerada hasta 64,8 Gy y cisplatino semanal concurrente con reevaluación después de 40,8 Gy continuando hasta los 64,8 Gy solo en pacientes con respuesta microscópica completa. Finalmente, el protocolo 3 consistió en RT hiperfraccionada acelerada 64,8 Gy con cisplatino semanal concomitante. Los pacientes que no alcanzaron una respuesta completa el tumor fueron sometidos a cistectomía radical. Con una mediana de seguimiento de 95 meses para el conjunto de todos los pacientes, la tasa de conservación de la vejiga a 10 años fue del 79%. Las tasas actuariales a 10 años de supervivencia global, supervivencia causa-específica y supervivencia libre de metástasis fueron del 43,2%, 76,3% y 79,2%, respectivamente. No hubo diferencias estadísticamente significativas entre los diferentes protocolos de tratamiento. La conclusión de los autores es que el tratamiento conservador del cáncer de vejiga es factible y bien tolerado en tumores invasivos y ofrece la posibilidad de conservación del órgano y su función con aceptables tasas de supervivencia.
12.- Seibold P, Webb A, Aguado-Barrera ME, Azria D, Bourgier C, Brengues M, Briers E, Bultijnck R, Calvo-Crespo P, Carballo A, Choudhury A, Cicchetti A, Claßen J, Delmastro E, Dunning AM, Elliott RM, Fachal L, Farcy-Jacquet MP, Gabriele P, Garibaldi E, Gómez-Caamaño A, Gutiérrez-Enríquez S, Higginson DS, Johnson K, Lobato-Busto R, Mollà M, Müller A, Payne D, Peleteiro P, Post G, Rancati T, Rattay T, Reyes V, Rosenstein BS, De Ruysscher D, De Santis MC, Schäfer J, Schnabel T, Sperk E, Symonds RP, Stobart H, Taboada-Valladares B, Talbot CJ, Valdagni R, Vega A, Veldeman L, Ward T, Weißenberger C, West CML, Chang-Claude J; REQUITE consortium. REQUITE: A prospective multicentre cohort study of patients undergoing radiotherapy for breast, lung or prostate cancer. Radiother Oncol. 2019 Sep;138:59-67. doi: 10.1016/j.radonc.2019.04.034.
La radioterapia es componente imprescindible del tratamiento de más del 50% de los pacientes con cáncer. Sin embargo, al tiempo que se logra administrar una dosis suficientemente alta sobre el tumor como para poder alcanzar su control y eliminación, la irradiación del tejido sano circundante es inevitable. El daño al tejido sano puede afectar la calidad de vida a corto y largo plazo. No todos los pacientes son igualmente sensibles al «daño» de la radiación, pero por el momento no es posible identificar a quienes lo son. El proyecto REQUITE tiene como objetivo establecer un recurso para la validación multinacional de modelos y biomarcadores que predicen el riesgo de toxicidad tardía después de la radioterapia. El artículo presenta un estudio internacional de cohorte prospectivo que reclutó 5300 pacientes con cáncer de mama, próstata o pulmón en 26 hospitales en ocho países entre abril de 2014 y marzo de 2017. Todos los pacientes recibieron radioterapia con intención curativa prescrita de acuerdo con los regímenes locales. Se recogieron muestras de sangre antes del tratamiento en 4400 pacientes que se han almacenado en un biobanco específico Los pacientes fueron seguidos durante un mínimo de 12 meses (pulmón) o 24 (mama / próstata). De acuerdo a los autores, las posibilidades que abre una cooperación internacional de este calibre son inmensas y supone un primer paso sobre el que poder desarrollar estudios diversos con una muestra significativa de pacientes. La intención de los autores es que en el futuro, la base de datos REQUITE y el biobanco vinculado sean un recurso para la investigación y validación de predictores clínicos y modelos de sensibilidad a la radiación. REQUITE también permitirá una mejor comprensión de cuántas personas sufren de toxicidad por radioterapia.
11.- Arenas M, Fernández-Arroyo S, Rodríguez-Tomàs E, Sabater S, Murria Y, Gascón M, Amillano K, Melé M, Camps J, Joven J. Effects of radiotherapy on plasma energy metabolites in patients with breast cancer who received neoadjuvant chemotherapy. Clin Transl Oncol. 2019 Nov 2. doi: 10.1007/s12094-019-02232-6.
La respuesta metabólica a la radioterapia es un tema de reciente investigación pero que puede ser clínicamente muy relevante teniendo en cuenta el importante papel del metabolismo durante la oncogénesis. Existen pocos estudios acerca del metaboloma, sus cambios y consecuencias en humanos expuestos a la radiación. Los autores de este estudio incluyeron 37 pacientes con cáncer de mama localmente avanzado tratado mediante quimioterapia neoadyuvante seguida de cirugía y radioterapia analizando en ellas los niveles de los llamados metabolitos energéticos – involucrados en los procesos de glucólisis, ciclo del ácido cítrico y metabolismo de los aminoácidos – tanto antes como después de la radioterapia así como las variaciones en los mismos y su relación con la respuesta a la quimioterapia neoadyuvante. Los resultados observados confirmaron que la administración de quimioterapia supuso una reducción significativa de los niveles de 12 de estos metabolitos energéticos pero que la radioterapia adyuvante corrigió estas alteraciones especialmente en aquellas pacientes que alcanzaron una respuesta patológica completa tras la quimioterapia. Los investigadores confirmaron que la determinación en suero de metabolitos como la coenzima de glicina y / o malonil A post-radioterapia tiene una alta sensibilidad para discriminar entre respuesta patológica completa y parcial, lo que sugiere que estos metabolitos pueden ser candidatos potenciales como marcadores de pronóstico. Estos trabajos permiten intuir la potencialidad que las determinaciones metabólicas pueden tener en un futuro para determinar tanto respuesta como pronóstico asociados a los tratamientos el cáncer.
10.- Cambra MJ, Moreno F, Sanz X, Anglada L, Mollà M, Reyes V, Arenas M, Pedro A, Ballester R, García V, Casals J, Cusidó M, Jimenez C, Escribà JM, Macià M, Solé JM, Arcusa A, Seguí MA, Gonzalez S, Farrús B, Biete A. Role of boost radiotherapy for local control of pure ductal carcinoma in situ after breast-conserving surgery: a multicenter, retrospective study of 622 patients. Clin Transl Oncol. 2019 Jul 1. doi: 10.1007/s12094-019-02168-x.
El carcinoma in situ de mama representa actualmente entre el 25-30% de todos los nuevos diagnósticos de cáncer de mama, en directa relación con los programas de cribado y diagnóstico precoz del cáncer de mama. La radioterapia local tras una cirugía conservadora ha demostrado reducir el riesgo de recidiva local en todas las pacientes con carcinoma in situ de mama, incluso en aquellas consideradas de muy bajo riesgo. El esquema óptimo de irradiación es objeto constante de debate así como lo es el empleo de “boost” o sobredosificación del lecho tumoral. Los autores comunican los resultados de un análisis retrospectivo y multicéntrico realizado en 12 hospitales incluyendo 622 mujeres con 624 carcinomas intraductales diagnosticados y tratados entre los años 1993-2011. Todas las pacientes recibieron radioterapia sobre la totalidad de la mama restante tras la cirugía conservadora. Tan sólo un 3% de las pacientes lo hicieron con un esquema hipofraccionado mientras que el 60% recibió un “boost” adicional (10-24 Gy) tras la radioterapia de la mama. Con una mediana de seguimiento de casi 9 años, un 10,3% de las pacientes presentaron recidiva local. En el análisis univariante, el riesgo de recidiva local se asoció significativamente con el tamaño del tumor y con la necesidad de re-excisión por márgenes próximos o afectos. La administración de “boost” no se asoció con una reducción del riesgo de recidiva local en general, aunque dosis de “boost” superiores a los 16 Gy si mostraron un efecto protector (HR 0,39). En el análisis multivariante, la administración de “boost” con dosis superiores a 16 Gy mantuvo su influencia positiva en pacientes con márgenes de resección negativos (HR 0,34). La conclusión de los autores fue que la sobredosificación del lecho tumoral no confiere, en general, beneficio en la reducción del riesgo de recidiva local en pacientes con carcinoma intraductal y tratamiento conservador.
9.- Román A, Perez-Rozos A, Otero A, Jodar C, García-Ríos I, Lupiañez-Perez Y, Antonio Medina J, Gomez-Millan J. Efficacy and safety of a simplified SBRT regimen for central and peripheral lung tumours. Clin Transl Oncol. 2020 Jan;22(1):144-150. doi: 10.1007/s12094-019-02119-6.
El empleo en tumores pulmonares de técnicas avanzadas de radioterapia, como la radioterapia esterotáxica extracraneal o radioterapia ablativa (SBRT/SABR), se ha generalizado en los últimos años permitiendo obtener resultados superponibles a los conseguidos mediante técnicas quirúrgicas. Los autores de este trabajo presentan los resultados observados con el empleo de SBRT/SABR en el tratamiento entre los años 2011-2015 de 100 lesiones pulmonares donde el 55% de ellas correspondía a tumores primitivos de pulmón de célula no-pequeña mientras el 45% restante a oligometástasis de tumores de otras localizaciones. El tratamiento se ofreció a aquellos pacientes considerados médicamente inoperables y consistió en la administración de una dosis total de 26-56 Gy en 1 fracción (1%), 3 fracciones (58%), 4 fracciones (1%) ó 5 fracciones (39%). Todos los pacientes finalizaron su curso SBRT sin interrupciones relacionadas con la toxicidad aguda. A la finalización del tratamiento, el 53% de los pacientes alcanzó una respuesta completa de la lesión tratada. Con una mediana de seguimiento de 26 meses para las 100 lesiones, la supervivencia libre de progresión a dos años y la supervivencia general a 2 años de todos los pacientes fueron del 52% y 70% respectivamente, y la supervivencia libre de progresión local a los 2 años del 89%. Los autores observaron una supervivencia libre de progresión más alta en el cáncer de pulmón primario en comparación con los tumores metastásicos, con una mediana de 35 meses con 19 meses (p = 0,01). La conclusión de los investigadores es que la SBRT en lesiones pulmonares primitivas o metastásicas puede administrarse de forma segura, con baja morbilidad y aceptables tasas de control tumoral.
8.- Casas F, Valduvieco I, Oses G, Izquierdo L, Archila I, Costa M, Cortes KS, Barreto T, Ferrer F. Postoperative adjuvant and very early salvage radiotherapy after prostatectomy in high-risk prostate cancer patients can improve specific and overall survival. Clin Transl Oncol. 2019 Mar;21(3):355-362. doi: 10.1007/s12094-018-1931-3.
La cirugía radical o la radioterapia exclusiva para el cáncer de próstata localizado obtienen similares tasas de éxito y son dos alternativas válidas para su tratamiento. Del mismo modo, en aquellos pacientes que sufren una recaída bioquímica tras una prostatectomía la radioterapia adyuvante ha demostrado aumentar el control bioquímico y la supervivencia libre de enfermedad. Un aspecto ampliamente debatido es el momento de administrar radioterapia tras prostatectomía, existiendo la disyuntiva de hacerlo inmediatamente en aquellos pacientes que presenten factores de alto riesgo (radioterapia temprana) o esperar al momento en que se objetive una recidiva bioquímica (radioterapia de rescate). En este trabajo, los autores pretenden comparar ambas opciones de radioterapia tras prostatectomía. Se han analizado 204 pacientes con una mediana de seguimiento de 160 meses la supervivencia libre de enfermedad fue significativamente mayor en el grupo de pacientes que recibió radioterapia temprana frente a aquellos tratados con radioterapia de rescate (67% vs 39%, p<0,001) al igual que la supervivencia global (69% vs 57%, p <0,05) apoyando la realización temprana de la radioterapia tras prostatectomía ante la presencia de factores de riesgo para recidiva.
7.- Gomez-Iturriaga A, Casquero Ocio F, Ost P, Fernandez I, Rodeño E, Llarena R, Garcia-Olaverri J, Ortiz de Zarate R, Cacicedo J, Ahtamon A, Bilbao P. Outcomes after a first and/or second salvage treatment in patients with oligometastatic prostate cancer recurrence detected by (18-F) choline PET-CT. Eur J Cancer Care (Engl). 2019 Sep;28(5):e13093. doi: 10.1111/ecc.13093. Lancia A, Zilli T, Achard V, Dirix P, Everaerts W, Gomez-Iturriaga A, Ingrosso G, Liefhooghe N, Miralbell R, Siva S, Van der Eecken K, Ost P. Oligometastatic prostate cancer: The game is afoot. Cancer Treat Rev. 2019 Feb;73:84-90. doi: 10.1016/j.ctrv.2019.01.005.
El cáncer de próstata oligometastásico representa un estado intermedio entre un tumor localizado y una enfermedad metastásica generalizada. La posibilidad de emplear tratamientos altamente eficaces en esta fase inicial de la enfermedad metastásica que conduzcan a una supervivencia prolongada de los pacientes e, incluso, a una curación definitiva en casos seleccionados es, actualmente, uno de los ámbitos que más interés e investigación clínica traslacional está generando. Las características clínicas propias de la enfermedad oligometastásica sugieren la existencia de una biología distinta que aún necesita ser aclarada. En estos 2 trabajos, que comparten temática, objetivos e investigador, se entienden mejor si se consideran como un conjunto, motivo por el que se presentan juntos. En ambos trabajos se plantean tanto las características particulares del estado oligometastásico como las herramientas para su adecuado diagnóstico – en especial, el empleo cada vez más frecuente de la imagen obtenida a partir de PET con antígeno prostático específico de membrana (PSMA) – y las alternativas terapéuticas disponibles. Como mejor ejemplo de este interés, los autores presentan los resultados de un estudio de eficacia de la radioterapia como tratamiento de rescate del cáncer de próstata oligometastásico. Se incluyeron 49 pacientes con diagnóstico de enfermedad oligometastásico mediante PET-Colina y que ya habían recibido radioterapia con intención curativa en el momento del primo diagnóstico. Los tratamientos administrados en las localizaciones de las oligorrecurrencia fueron radioterapia de intensidad modulada (IMRT) ± bloqueo androgénico (26 pacientes; 53%) y radioterapia ablativa esterotáxica (SABR) ± bloqueo androgénico (23 pacientes; 47%). Con una mediana de seguimiento de 24 meses, 24 pacientes desarrollaron una nueva recidiva bioquímica y mediante nuevo PET-Colina se identifico recaída polimetastásicas en 7 pacientes y nueva enfermedad oligometastásica en 10 pacientes. Seis de estos 10 pacientes con una segunda oligorrecurrencia fueron tratados nuevamente con SABR. En global, un 91,8% de los pacientes tratados consiguieron un buen control local de la enfermedad sin toxicidad aguda ni tardía relevante. En la última visita, el 71% de los pacientes estaba libre de enfermedad clínica manifiesta y el 41% libre, además, de recidiva bioquímica e su cáncer de próstata. La conclusión e los autores es que un abordaje “agresivo” con IMRT/SABR del cáncer de próstata oligometastásico se asocia con un intervalo libre de enfermedad y/o progresión prolongado y que puede conllevar un mayor tiempo hasta desarrollar enfermedad resistente a la castración y un tiempo más prolongado sin terapias sistémicas, lo que redunda en una innegable mejora en la calidad de vida de los pacientes.
6.- Rodríguez-Ruiz ME, Rodríguez I, Mayorga L, Labiano T, Barbes B, Etxeberria I, Ponz-Sarvise M, Azpilikueta A, Bolaños E, Sanmamed MF, Berraondo P, Calvo FA, Barcelos-Hoff MH, Perez-Gracia JL, Melero I. TGFβ Blockade Enhances Radiotherapy Abscopal Efficacy Effects in Combination with Anti-PD1 and Anti-CD137 Immunostimulatory Monoclonal Antibodies. Mol Cancer Ther. 2019 Mar;18(3):621-631. doi: 10.1158/1535-7163.MCT-18-0558.
Este trabajo demuestra el compromiso e implicación de una de las mejores investigadoras con las que cuenta la Oncología Radioterápica en España y del excelente grupo en el que desarrolla sus investigaciones y que no deja de avanzar, crecer y enseñarnos a todos año tras año, ampliando nuestro conocimiento sobre uno de los campos más prometedores en el tratamiento frente al cáncer como es la combinación de radioterapia e inmunoterapia. Múltiples estudios buscan obtener un sinergismo en la combinación de ambas estrategias terapéuticas que permita potenciar la eficacia del tratamiento combinado. Los autores de este estudio han demostrado previamente en modelos pre-clínicos que la combinación de radioterapia y anticuerpos monoclonales frente a CD-137 y anti-PD-1 conseguía potenciar el efecto de la radioterapia fuera del campo irradiado (efecto abscopal). Sobre esta base, y conociendo que la expresión de TGFβ aumenta en los tejidos irradiados, plantean la posibilidad de mejora el desarrollo el efecto abscopal mediante el bloqueo de TGFβ junto con la combinación de anticuerpos monoclonales anti-PD-1 más anti-CD137. Los autores observaron que el aumento en la expresión de TGFβ inducido por la radioterapia dificultaba la aparición del efecto abscopal incluso después de la combinación con un régimen de inmunoterapia potente. Por otro lado, observaron que el bloqueo de TGFβ con 1D11, un anticuerpo monoclonal neutralizador de TGFβ, conducía a un significativo aumento de los efectos abscopales y la eficacia general del tratamiento en ensayos sobre tumores subcutáneos de células de cáncer de mama 4T1 o tumores colorrectales MC38. Los investigadores sugieren que este aumento estaría en relación con el aumento de linfocitos T-CD8 en las lesiones no irradiadas. La conclusión de los autores es que el bloqueo de TGFβ en combinación con radioinmunoterapia da como resultado una mayor eficacia del tratamiento y abre la puerta a explorar el empleo de combinaciones similares en la práctica clínica.
5.- Martí-Almor J, Jiménez-López J, Rodríguez de Dios N, Tizón H, Vallés E, Algara M. Noninvasive ablation of ventricular tachycardia with stereotactic radiotherapy in a patient with arrhythmogenic right ventricular cardiomyopathy. Rev Esp Cardiol (Engl Ed). 2020 Jan;73(1):97-99. doi: 10.1016/j.rec.2019.06.004.
La radioterapia es el segundo tratamiento más eficaz, tras la cirugía, frente al cáncer. Pero la radioterapia es mucho más. No sólo es enormemente eficaz para el tratamiento de tumores sino que, cada vez con mayor frecuencia, también es útil en enfermedades no tumorales. La eficacia del la radioterapia a dosis bajas en el alivio sintomático de la patología musculoesquelética degenerativa o la eficacia en trastornos inflamatorios hiperproliferativos como las cicatrices queloides es conocida desde hace largo tiempo. Más recientemente se ha evidenciado la eficacia y seguridad del empleo de técnicas modernas de radioterapia (SBRT) para la corrección de arritmias y trastornos del ritmo cardiaco, lo que se ha dado en llamar “ablación no invasiva”. Los autores presentan el primer caso tratado en España (y, probablemente, el primer caso tratado fuera de los EE.UU.) de taquicardia de origen en ventrículo derecho y resistente a otros tratamientos. Los autores administraron una fracción de 25 Gy sobre el área arrítmogena definida mediante cardiorresonancia magnética y tomografía computarizada (TC). Tras la intervención, la paciente no ha vuelto a presentar episodios de taquicardia ventricular. Este tipo de tratamientos constituye un avance notable en las posibilidades de empleo de la radioterapia con intención funcional en múltiples trastornos cardiológicos, neurológicos, etc.
4.- Gronchi A, Hindi N, Cruz J, Blay JY, Lopez-Pousa A, Italiano A, Alvarez R, Gutierrez A, Rincón I, Sangalli C, Pérez Aguiar JL, Romero J, Morosi C, Sunyach MP, Sanfilippo R, Romagosa C, Ranchere-Vince D, Dei Tos AP, Casali PG, Martin-Broto J. Trabectedin and RAdiotherapy in Soft Tissue Sarcoma (TRASTS): Results of a Phase I Study in Myxoid Liposarcoma from Spanish (GEIS), Italian (ISG), French (FSG) Sarcoma Groups. EClinicalMedicine. 2019 Mar 11;9:35-43. doi: 10.1016/j.eclinm.2019.03.007.
Los liposarcomas mixoides son tumores con una conocida especial sensibilidad a la radioterapia y también al tratamiento con trabectedina. Múltiple datos clínicos apuntan a un posible efecto sinérgico en la combinación de ambas estrategias. Trabectedina (Yondelis®) es un fármaco antineoplásico de origen marino y desarrollo netamente español (Pharma Mar, S.A.) y cuyas propiedades radiosensibilizantes ya habían sido demostradas previamente in vitro por alguno de los autores de este artículo (aquí). En este estudio multicéntrico e internacional con participación de investigadores de Francia, Italia y España, se analizó la seguridad, la viabilidad y eficacia de la administración concurrente de trabectedina junto con radioterapia preoperatoria en pacientes con liposarcoma mixoide localizado en un ensayo fase I de escalada de dosis de trabectedina junto con radioterapia 45 Gy en 25 fracciones de 1,8Gy/día. Se incluyeron 14 pacientes, cinco pacientes alcanzaron respuesta parcial (36%), 8 estabilización de la enfermedad (57%) y 1 progresión a distancia (7%) de acuerdo a criterios RECIST. Los resultados observados confirman que la dosis de 1.5 mg / m2 es la dosis recomendada para posteriores estudio de combinación con radioterapia aunque sería interesante contemplar esquemas de irradiación más adecuados al comportamiento biológico de los sarcomas y que, al tiempo, favorezcan un posible escalado de la dosis final.
3.- Gonzalez-San Segundo C, Couñago F, Gomez-Iturriaga A. Androgen Deprivation Therapy and Salvage Radiotherapy: Are We Missing Something? Eur Urol. 2019 Aug;76(2):260-261. doi: 10.1016/j.eururo.2019.01.045.
Los pacientes que sufren una recaída bioquímica tras una prostatectomía radical son habitualmente tratados mediante radioterapia de rescate. El empleo de terapia hormonal de deprivación androgénica añadido a la radioterapia en estos pacientes ha sido objeto de varios ensayos clínicos. Los resultados de los estudios aleatorizados de los grupos cooperativos estadounidense de RTOG y francés de GETUG confirmaron el valor de combinar tratamiento antiandrogénico con radioterapia de rescate para mejorar la supervivencia libre de progresión clínica e, incluso, supervivencia general. Otros autores han desarrollado sobre esta base, y en función de la presencia de determinados factores de riesgo, recomendaciones para el empleo de tratamiento antihormonal y radioterapia de rescate. Los autores de este trabajo van más allá y hacen una muy interesante y enormemente práctica propuesta de recomendación, muy certera y ajustada, con criterios claros y concisos y que debiera ser de obligado conocimiento y manejo por cualquier oncólogo interesado en el tratamiento del cáncer de próstata.
2.- Gimeno M, San Julián M, Cambeiro M, Arbea L, Jablonska P, Moreno-Jiménez M, Amillo S, Aristu J, Lecanda F, Martinez-Monge R. Long-term results of Perioperative High Dose Rate Brachytherapy (PHDRB) and external beam radiation in adult patients with soft tissue sarcomas of the extremities and the superficial trunk: Final results of a prospective controlled study. Radiother Oncol. 2019 Jun;135:91-99. doi: 10.1016/j.radonc.2019.02.011.
Los investigadores presentan en este excelente trabajo los resultados de la que es, probablemente, una de las series más grandes y con mayor seguimiento – no sólo en España sino también en Europa y a nivel mundial – sobre el empleo de braquiterapia de alta tasa de dosis (HDR) perioperatoria combinada con cirugía y radioterapia externa para el tratamiento de los sarcomas de partes blandas. La baja incidencia de estos tumores así como su manejo en demasiadas ocasiones errático, hacen de esta publicación una de las mejores de este pasado 2019. Por su sistemática, por su concepción del tratamiento, por su uniformidad de criterio en sus actuaciones a lo largo de un prolongado periodo de tiempo, por todo ello merece sin duda estar entre las más valoradas. Los autores han incluido 106 pacientes con sarcomas de partes blandas de tronco y extremidades tratados mediante la combinación de braquiterapia HDR, cirugía y radioterapia externa postoperatoria. Con una mediana de seguimiento de más de 7 años, las tasas actuariales de control local, control locorregional y control de enfermedad a distancia a 5 y 10 años fueron 89% y 87%, 82% y 80% y 75% y 69%, respectivamente. En el análisis multivariante realizado, la presencia de márgenes positivos se correlacionó con una disminución del control local (p = 0.024). La supervivencia libre de enfermedad y la supervivencia general a los 5 y 10 años fueron del 64% y 59% y 73% y 62%, respectivamente. Las tasas de supervivencia libre de enfermedad disminuyeron al aumentar el tamaño del tumor (p = 0.0001) y los márgenes inadecuados (p = 0.024), y la supervivencia general disminuyó al aumentar el tamaño del tumor (p = 0.001) y el género masculino (p = 0.039). La conclusión de los investigadores es que el tratamiento combinado permite obtener adecuadas tasas de control y supervivencia en pacientes con sarcomas de partes blandas de las extremidades y el tronco superficial, incluido un porcentaje sustancial de casos con márgenes positivos, y que debiera ser considerado en presencia de pacientes con sarcomas de partes blandas localizados.
1.- Macias VA, Barrera-Mellado I. Ultra-hypofractionated radiation therapy for unfavourable intermediate-risk and high-risk prostate cancer is safe and effective: 5-year outcomes of a phase II trial. BJU Int. 2020 Feb;125(2):215-225. doi: 10.1111/bju.14925.
Este es, en mi particular opinión, el mejor y más relevante trabajo publicado por oncólogos radioterápicos españoles en 2019. No sólo por su diseño e intención, sino principalmente porque pone el foco de atención en lo que será, si no le es ya, el camino por el que va a discurrir la radioterapia en los próximos años. El empleo de técnicas de SBRT se está convirtiendo en los últimos años en una alternativa enormemente atractiva para el tratamiento del cáncer de próstata localizado. De hecho, SBRT se considera una opción aceptable para el tratamiento de tumores de bajo riesgo en la práctica clínica diaria. Sin embargo, el papel de la SBRT en los tumores de riesgo intermedio-alto o alto riesgo está aún por definir. Existen resultados de grupos europeos (HYPO-RT-PC por Widmark et al.) que apuntan a la utilidad de SBRT en alto riesgo y hay actualmente varios ensayos en marcha sobre este tema. Los autores presentan en este artículo los resultados de 154 pacientes con cáncer de próstata (92 de ellos con tumores de riesgo intermedio –desfavorable o alto riesgo) tratados con tomoterapia helicoidal hasta una dosis de 43,8-45,2 Gy en ocho fracciones durante 3 semanas. Además, el 73% recibió hormonoterapia. Con una mediana de seguimiento de 4 años, las tasa bruta y actuarial a 5 años de supervivencia libre de recidiva bioquímica para los 92 pacientes de riesgo desfavorable fueron del 96,7% y 90%, respectivamente. La tasa bruta de supervivencia libre de metástasis fue del 98% para el grupo desfavorable de riesgo intermedio y alto riesgo. Para toda la serie, la toxicidad acumulativa tardía genitourinaria o gastrointestinal grado 2 o superior a 5 años fue de 17,8% / 7,4%. La conclusión de los autores es que éste régimen de SBRT es seguro y bien tolerado no sólo en pacientes de bajo riesgo sino también en pacientes de riesgo alto e intermedio desfavorable, con tasas de control bioquímico superponibles a otras formas de radioterapia más prolongada y con excelente tolerancia. Si bien es cierto que aún quedan aspectos por definir – como la dosis total o dosis por fracción idónea – estudios como el presentado por los autores, así como los de otros actualmente en marcha, establecerán, en un futuro próximo, el empleo de de esquemas ultrahipofraccionados acortados en como estándar de tratamiento para todos los pacientes con cáncer de próstata con independencia del grupo de riesgo en que se encuadren.
«El secreto [de mi éxito] se resume en tres palabras: Trabajar, Finalizar, Publicar»
Michael Faraday, físico y químico británico (1791-1867)