Tiempos difíciles los que nos toca vivir ahora. Nada para lo que estuviéramos preparados. La pandemia de SARS-CoV-2 nos ha golpeado con fuerza y, aunque pasará porque todo pasa y termina, nada después volverá a ser igual. Ni la sociedad, ni la Medicina, ni nosotros mismos, ni por supuesto la oncología radioterápica será igual. Habrá siempre un antes y un después de COVID-19. Pero lo habrá
En esta lucha muchos son los compañeros médicos (sin el más mínimo menoscabo del resto de profesionales sanitarios, antes bien todo lo contrario) que están en primera linea: urgenciólogos (a los que, espero, se les reconozca su especialidad de una vez, ¡que muestras dan de merecerla ya!), internistas, neumólogos, intensivistas, anestesiólogos, radiólogos y tantos otros. Y aunque no sea precisamente la oncología radioterápica una de las especialidades médicas más involucradas en la lucha contra el coronavirus, muchos oncólogos están ya siendo reclutados para distintas labores en sus respectivos hospitales y estamos intentando aportar y sumar entre todos.
Sin embargo, aunque ahora sean los pacientes COVID los que copan casi todo el interés, no hay que olvidar que el resto de enfermedades sigue, que no han desaparecido por ensalmo desplazadas por un virus hasta ahora poco conocido, y que el cáncer continúa apareciendo y golpeando a muchos pacientes. Y todos esos pacientes necesitan tratamiento aún en estos turbulentos tiempos. La reducción de cirugías, por ejemplo, hace que la radioterapia emerja con mas fuerza si cabe como tratamiento locorregional, tanto curativo como paliativo, y es nuestra obligación como médicos el procurar mantener nuestros Servicios funcionantes y con capacidad para, con todas las precauciones necesarias, continuar los tratamientos y no privar de oportunidades de sanación a los pacientes con cáncer.
Cada uno aporta en estos tiempos de crisis lo que cree puede ser de utilidad para todos. El objetivo de esta entrada, que se irá actualizando periódicamente, es recoger y comentar todas aquellas publicaciones que están compartiendo colegas de otros partes del mundo y centradas en la radioterapia en los tiempos del coronavirus, sin entrar a juzgar su impacto pero otorgándoles la importancia que tiene comunicar y transmitir la propia experiencia para otros. Cómo organizar un Servicio, qué precauciones tomar, cómo tratar de la mejor manera a los pacientes a fin de optimizar la respuesta a la par que minimizando el riesgo para ellos y los profesionales,… Todo ello tendrá cabida en este blog y espero que sea de utilidad para los oncólogos radioterápicos con el fin de colaborar, desde nuestra pequeña parcela de la Medicina, al enorme reto al que nos enfrentamos.
Simcock R, Thomas TV, Mercy CE, Filippi AR, Katz MA, Pereira IJ, Saeed H COVID-19: Global Radiation Oncology’s Targeted Response for Pandemic Preparedness, Clinical and Translational Radiation Oncology, 2020, https://doi.org/10.1016/j.ctro.2020.03.009.
Los autores de este trabajo recogen los resultados de la discusión mantenida a través de la plataforma Twitter en el seno del Radiation Oncology Journal Club (#RadOnc #jc) los pasados 13-15 de Marzo. Con la participación de 121 miembros de 17 países de los 6 continentes se discutieron diferentes estrategias y evidencias para hacer frente a las amenazas de COVID-19
- Minimizar el riesgo de transmisión y contagio durante la radioterapia: la manera más eficaz de proteger a los pacientes y al ‘personal es reducir al máximo las tasas de contagio e infección. Esto supone reducir el número de visitas y consultas al mínimo, fomentar el tele-trabajo y acortar y optimizar los tratamientos.
- Priorizar los tratamientos: si hasta ahora estudios con nivel I de evidencia se nos hacían necesarios para adoptar un tratamiento determinado, en situaciones de elevados riesgos como la actual quizás sea preciso consideraron regímenes de tratamiento avalados en ensayos fase II, evidencias prospectivas e incluso series retrospectivas.
- Reducir el riesgo de infección en los Servicios: los autores insisten el lavado de manos, uso de mascarillas por personal y pacientes, empleo de EPIs cuando sean necesarios, evitar reuniones y comités presenciales, organizar la actividad del Servicio para pacientes COVID positivos (tratamientos en una sola unidad, tratamientos a última hora,..)
Finalmente, los autores recomiendan el acceso libre y gratuito a una hoja de datos que recoge y actualiza las evidencias existentes en esquemas de tratamiento acortados para la actual epidemia SARS-CoV-2 y que es de muy recomendable visita:
https://docs.google.com/spreadsheets/d/1KicEMU_ZZ5rcpCEmNDelQcDOdYqZ4iMzh64bx36ac58/htmlview#
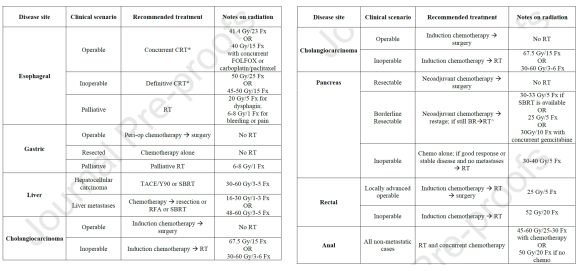
Breast radiotherapy under COVID-19 pandemic resource constraints — approaches to defer or shorten treatment from a Comprehensive Cancer Center in the United States Braunstein LZ, Gillespie E, Hong L, Xu A, Bakhoum SF, Cuaron J, Mueller B, McCormick B, Cahlon O, Powell S, Khan AJ
Este artículo presenta las recomendaciones del MSKCC de Nueva York para el manejo de loa radioterapia en cáncer de mama en el contexto de la pandemia por coronavirus. Los autores plantean distintos escenarios en función del riesgo de las pacientes:

- Omisión de la radioterapia: considerarla en pacientes con carcinoma intraductal (DCIS) de bajo riesgo (<2,5 cm, G1-2, márgenes libres) o en pacientes con carcinoma infiltrante de >65-70 años, luminal A, ❤ cm, N0, márgenes negativos
- Retrasar la radioterapia: en pacientes con DCIS la radioterapia puede retrasarse con seguridad hasta 12 semanas después de una cirugía conservadora mientras que en pacientes con carcinoma infiltrante de subtipos luminales, N0 y en tratamiento hormonal la radioterapia pude demorarse hasta 20 semanas tras la cirugía
- Irradiación parcial de la mama: de acuerdo a los criterios de ASTRO o del UK IMPORT LOW (≥50 años, ≤2 cm, N0, luminales o DCIS G1-2, ≤2,5 cm). Esquemas aceptables serían 10x4Gy, 5x6Gy a días alternos (aunque también lo recomiendan en 5 días consecutivos), 10×3,85Gy BID
- Hipofraccionamiento: en pacientes N0 los autores recomiendan esquemas de 15×2,7Gy, 5×5,7Gy una fracción/semana, 5×5,2Gy en 5 días consecutivos. En pacientes N+ o tras mastectomía los autores aconsejan mantener esquemas de 15×2,7Gy
- Boost: los autores recomiendan omitir el boost en pacientes con DCIS o con carcinoma infiltrante G1-2, bordes libres y más de 60 años de edad. Del mismo modo, recomiendan la realización de boost simultáneo integrado (SIB) cuando se considere su administración.

Rao, Y.J.; Provenzano, D.; Gay, H.A.; Read, P.W.; Ojong, M.; Goyal, S. A Radiation Oncology Departmental Policy for the 2019 Novel Coronavirus (COVID-19) Pandemic. Preprints 2020, 2020030350 (doi: 10.20944/preprints202003.0350.v1).
Los dos primeros autores de este trabajo, miembros del Departamento de Oncología Radioterápica de la Universidad de Washington DC, aportan, además de la revisión efectuada y sus recomendaciones, la particularidad de haber escrito el manuscrito menos de 72 horas de su boda el 14 de marzo cuando se decretó la alerta COVID en Washington. Más allá del dato anecdótico, los autores plantean como preparar, organizar y estructurar un Servicio de Oncología Radioterápica ente la amenaza (en EE.UU.) de la epidemia por SARS-CoV-2. Generalmente se asume que los Servicios de Oncología Radioterápica tratamos pacientes de manera ambulante y con poco riesgo por ello de infectarse en el centro hospitalario. Los objetivos que se plantean los autores en esta revisión son: asegurar la protección de los pacientes sanos no infectados, asegurar la protección de los profesionales, asegurar la continuidad de laña atención clínica y proporcionar unas indicaciones acerca del manejo de pacientes infectados o con sospecha de infección
Se recomienda el cribado de todos los pacientes y evaluar en ellos tanto la presencia de síntomas sospechosos de COVID (tos, disnea, fiebre, diarrea, opresión torácica,…) como el antecedente de viajes a zonas de alto riesgo (China, Europa, Corea, Irán,…) o contacto previo con personas infectadas o sospechosas de estarlo, y ante la presencia de alguno de estos factores remitir al paciente a estudio.
Igualmente, los autores establecen una división en los casos en tratamiento entre Casos No Críticos, aquellos en los que un retraso en el tratamiento de 14 días o más no supone aumentar el riesgo de muerte o de pérdida de la funcionalidad del órgano afecto, en los que se engloba la mayoría de tumores localizados así como aquellos tumores metastásicos no sintomáticos, y en los que se recomiendo retrasar el inicio de la radioterapia ante la sospecha y/o confirmación de infección por coronavirus y aquellos tumores considerados como Casos Críticos por el riesgo de muerte o pérdida del órgano y donde se englobarían los cuadros de síndrome de compresión medular, vena cava superior, sangrado tumoral, obstrucción de vía aérea o metástasis cerebrales sintomáticas. En estos últimos casos, los autores recomiendan no iniciar la radioterapia en pacientes con infección comprobada y valorar alternativas otras alternativas médicas. Los pacientes que se encuentren en cuarentena serán evaluados de manera individual y en caso de decidirse iniciar radioterapia se plantearan esquemas de tratamiento en mono fracción o hipo fraccionadas y el tratamiento se hará a última hora y proporcionando tanto a paciente como personal involucrados las adecuadas medidas de protección (mascarillas, EPIs,..)
Finalmente, los pacientes aportan una muy interesante, y aprovechable, recomendación sobre el manejo de las interrupciones de tratamiento en pacientes que desarrollan infección por coronavirus durante la radioterapia y que están basadas en la experiencia recogida tras el desastre del huracán María en Puerto Rico en 2017:

Actualización 22-Marzo-2020
Achard V, Tsoutsou P, Zilli T, Radiotherapy in the time of the Coronaviruspandemic: when less is better, International Journal of Radiation Oncology • Biology • Physics (2020),doi: https://doi.org/10.1016/j.ijrobp.2020.03.008.
En este editorial en la revista roja, los autores plantean el reto que supone para la Oncología radioterápica la actual epidemia de coronavirus que está obligando a cambiar todo la concepción que teníamos de la radioterapia y otros tratamientos oncológicos. Por una parte, los pacientes oncológicos son, a menudo, frágiles y están inmunosuprimidos, y en riesgo de ser infectados por coronavirus. Por otro lado, los Servicios de Oncología radioterápica están sometidos al mismo riesgo de reducciones de personal tanto por infecciones, cuarentenas como requerimientos de cada hospital para prestar servicio en otras áreas. Todo ello nos ha de hacer replantearnos nuestras prácticas habituales y adaptarlas, constantemente, al cambiante rumbo de los acontecimientos. El principio hipocrático de “primum non nocere” cobra especial relevancia en la práctica de la oncología radioterápica. “No hacer daño” obliga a acortar tratamientos al máximo, a emplear esquemas hipo o ultra-hipofraccionados, a decidir en qué pacientes puede demorarse el tratamiento en cuáles el balance riesgo/beneficio del mismo desaconseja realizarlo ahora. Debemos priorizar ante todo y reducir al máximo las visitas al hospital de los pacientes con cáncer. En especial, hay que abandonar anticuados, y en demasiadas ocasiones injustificados, prejuicios con el empleo de esquemas hipofraccionados que, aunque ya debieran ser estándar, no lo son en muchas ocasiones. Reducir tratamientos en cáncer de mama, de recto, de próstata o en los tratamientos paliativos, que suponen más de la mitad de la carga diaria de trabajo de un Servicio de Oncología Radioterápica, aparece hoy como una obligación ineludible para todos.. Como concluyen los autores, los oncólogos radioterápicos somos parte del sistema de salud y estamos directamente involucrados en la lucha contra la propagación de la epidemia, y debemos evitar tanto la interrupción de los tratamientos como la duración excesiva de los mismos. Ahora, probablemente, es tiempo ya de considerar que menos es más.
Filippi AR, Russi E, Magrini SM, Corvò R, COVID-19 OUTBREAK IN NORTHERN ITALY: FIRST PRACTICAL INDICATIONS FOR RADIOTHERAPY DEPARTMENTS, International Journal of Radiation Oncology • Biology • Physics (2020), doi: https://doi.org/10.1016/ j.ijrobp.2020.03.007.
Los autores de este trabajo reportan las primeras experiencias en Italia, donde el primer caso no importado de infección por coronavirus se diagnosticó el 21 de febrero de 2020 y desde entonces no han parado de crecer. Los autores, oncólogos radioterápicos en hospitales del norte de Italia que es el área más afectada por COVID-19, exponen las decisiones que han debido adoptar para hacerle frente. El principal problema en los Servicios de Oncología radioterápica ha sido, y continúa siendo, cómo mantener la actividad diaria al tiempo que se intenta proteger al máximo a pacientes, familiares y profesionales., y proponen una serie de prioridades:
Prioridad 1: Asegurar la administración del tratamiento a los pacientes con cáncer
No olvidar que la radioterapia es un tratamiento que salva vidas y debería garantizarse para todos aquellos pacientes en los que esté indicada
Prioridad 2: Procurar la seguridad de profesionales, pacientes y familiares
El objetivo es intentar evitar una diseminación masiva de la infección en el contexto de la radioterapia que obligara al cierre de Servicios y pérdida de su actividad. Los autores sugieren instaurar sistemas de triaje para COVID-19 tanto en la entrada de los hospitales como en la entrada de los Servicios de Oncología Radioterápica, evaluar sintomatología sospechosa y contactos de riesgo; dotar de soluciones hidroalcohólicas para lavado de manos frecuente de personal, pacientes y familiares; portar mascarillas quirúrgicas TODOS los profesionales, pacientes y acompañantes; proporcionar EPIs completos para todos los profesionales involucrados en el tratamiento de pacientes sospechosos de infección por coronavirus.
Prioridad 3: Manejo de pacientes con sospecha o infección confirmada por coronavirus
El objetivo del triaje es detectar lo antes posible casos sospechosos para remitirlos con prontitud a los departamentos encargados de su estudio. Los autores recomiendan que todo paciente con tos o disnea de cualquier causa debe llevar mascarilla; no iniciar radioterapia en pacientes positivos para coronavirus; en pacientes en tratamiento con sospecha de infección por coronavirus, suspenderlo hasta confirmación microbiológica; en pacientes que resulten positivos para coronavirus durante el tratamiento, suspenderlo salvo casos muy selecci0nados y siempre con el uso de medidas de protección (EPIs, mascarillas) en pacientes recuperados de infección por coronavirus, valorar individualmente el reinicio de la radioterapia. Tratar a los pacientes infectados al final del turno para proceder después a limpieza en profundidad de bunker y salas de espera
Prioridad 4: Reorganización de las plantillas
El objetivo es evitar comportamientos que puedan favorecer la diseminación y contagio. Médicos, físicos, técnicos y enfermería deben trabajar en áreas diferencias; deben evitarse reuniones presenciales; establecer relación con notros hospitales para compartir el uso de personal externo a través de teletrabajo para evitar interrumpir los tratamientos; variar para acortar los fraccionamientos empleados; considerar reincorporar personal recientemente jubilado
Prioridad 5: Reducir el acceso de pacientes al centro
Los autores proponen para ello: adoptar esquemas hipofraccionados; reducir visitas de seguimiento; valorar tratamientos paliativos que puedan hacerse en domicilio en lugar de radioterapia; diferir tratamiento de pacientes de bajo riesgo (radioterapia adyuvante en cáncer de mama de bajo riesgo, radioterapia en cáncer de próstata, etc.); posponer radioterapia de patología benigna o funcional.
Chen YL, 1 Hsu FM, Tsai CJ, Cheng JCH. Efforts to Reduce the Impacts of COVID-19 Outbreak on Radiation Oncology in Taiwan Advances in Radiation Oncology 2020
Taiwán es, por localización y relación, uno de los países más expuestos a la infección COVID-19 originada en China. Sin embargo, gracias a una agresiva y precoz política de diagnóstico precoz y aislamiento de contacto, menos de 100 casos de infección y una sola muerte han sido confirmados en Taiwán a fecha 17 de marzo de 2020. Los autores, miembros del departamento de Oncología Radioterápica del Hospital Nacional de Taiwán, analizan las medidas tomadas que han conducido a estos resultados. Los autores reconocen que la experiencia adquirida en la epidemia SARS-1 de 2013 ha sido una fuente de incalculable valor a la hora de afrontar esta nueva pandemia.
Las autoridades taiwanesas tomaron , desde el primer momento en que se conoció la epidemia, la decisión de establecer áreas territoriales diferenciadas de acuerdo a l riesgo potencial de infección en 3 niveles (Nivel 1, Nivel 2 y Nivel 3) estableciendo recomendaciones de monitorización personal en personas procedentes o con viajes recientes a los niveles más bajos y de estricto aislamiento en los provenientes o con viajes recientes a las áreas de mayor riesgo (China, Irán, Italia, Corea del Sur y otros países europeos). Así mismo, se prohibió el acceso de extranjeros provenientes de áreas de riesgo uy se suspendieron todos los vuelos con China. Finalmente, la información procedente de la base de datos del servicio de inmigración se integró en el chip de la tarjeta sanitaria (disponible por el 99% de la población). Toda persona considerada como proveniente de o con contacto con áreas de alto riesgo fue confinada teniendo prohibido su acceso a hospitales salvo para patología diferente de COVID-19. Todo el personal que accede a un hospital (pacientes, acompañantes, profesionales) debe llevar mascarilla y ser sometido al escrutinio de cámaras térmicas por infrarrojos en la entrada del centro, y aquellos con sospecha de alta temperatura eran reevaluados mediante medición directa de temperatura corporal de modo que más de 37,5ª en frente o más de 38ºC en canal auditivo eran criterio suficiente para prohibir acceso al interior del hospital y ser enviado a valoración por Urgencias. La evolución de pacientes sospechosos se efectúa en instalaciones habilitadas fuera del edificio del hospital, y sólo se permiten visitas de un familiar durante una hora a los pacientes ingresados.
En los Servicios de Oncología Radioterápica, se considera indicado posponer la simulación e inicio de radioterapia en pacientes infectados por coronavirus y para pacientes provenientes de áreas de alto riesgo hasta que no hayan completado la cuarentena y demostrado no estar infectados. Las indicaciones urgentes son valoradas de manera individual en el Centro Nacional de Control de Enfermedades. En los pacientes provenientes de los niveles 1 y 2 de riesgo, se esperará al final de la cuarentena pero si es necesario atenderlos antes de los 14 días son citados a última hora procediendo después a la desinfección profunda. Durante toda la radioterapia los pacientes son monitorizados diariamente con toma de temperatura y evaluación de otros síntomas y aquellos con fiebre, tos o disnea son inmediatamente enviados para cribado de coronavirus durante 3 días consecutivos y sólo tras una tercera determinación negativa pueden continuar radioterapia. Por protocolo, todos los profesionales deben llevar mascarilla lavarse las manos frecuentemente, al igual que todos los pacientes. Las unidades de tratamiento son desinfectadas tras cada paciente. En algunos centros e han creado equipos diferenciados multidisciplinares con médicos, físicos, técnicos y enfermería excluyentes prohibiendo el contacto directo entre distintos equipos. Si un miembro del equipo es sospechosos de infección, todo el equipo hará cuarentena de 14 días siendo sustituido por el otro equipo. Se cancelan todas las reuniones, sesiones y conferencias realizándolas de manera telemática cuando sea necesario. Con estas medidas se ha logrado evitar casos de contagio de coronavirus en Oncología Radioterápica y se ha reducido el impacto de la epidemia logrando mantener un volumen diario de tratamiento de 300-350 pacientes y una tasa de retrasos o cancelaciones de la radioterapia del 16,9% muy similar al 16,4% observado en el mismo periodo de tiempo de 2019. Los autores proponen un árbol de decisión sencillo para estos casos:

Krengli M, Ferrara E, Mastroleo F, Brambilla M, Ricardi U, Running a Radiation Oncology Department at the time of coronavirus: an Italian experience, Advances in Radiation Oncology (2020), doi: https://doi.org/10.1016/j.adro.2020.03.003
Italia está siendo, tras China y actualmente muy a la par con España, uno de los países más afectados por esta pandemia. Al haber comenzado antes a sufrir los efectos de la epidemia la mayoría de recomendaciones sobre organización y manejo de pacientes en Oncología Radioterápica proviene de la experiencia de nuestros colegas transalpinos. En este excelente trabajo de Krengli et al. se recoge la experiencia en hospitales del norte de Italia, la zona más afectada. Los autores recuerdan que los daros epidemiológicos provenientes de China sugieren una mayor susceptibilidad al SARS-CoV-2 en pacientes oncohematológicos. La cuarentena estricta continúa siendo la principal medida para evitar el contagio y propagación del virus. Desde que las autoridades italianas identificaron el primer caso en Italia no importado el 20 de febrero de 2020, se establecieron diferentes áreas en el país de acuerdo al riesgo potencial para COVID. La “zona roja”, la de mayor riesgo, incluyó inicialmente 11 ciudades que fueron aisladas impidiendo la salida o entrada, suspendiendo el transporte público y confinando a la población en sus domicilios. Sin embargo, esto no fue suficiente y el 8 de marzo se extendió el bloqueo a toda Italia (cerca de 60 millones de personas). El día 10 de marzo se publicaron las primeras recomendaciones para pacientes oncológicos: evitar multitudes, llevar mascarilla, higiene extrema de manos.
El Servicio de Oncología Radioterápica del Hospital de Novara atiende 120 pacientes/día en 4 aceleradores y 10 pacientes nuevos al día. Desde el inicio de la epidemia se han establecido restricciones de manera que cualquier paciente con sintomatología de fiebre, tos, rinitis o conjuntivitis no es admitido y es derivado a estudio de posible COVID.
- No se admiten acompañantes salvo extrema necesidad.
- Se ha habilitado una única entrada donde se realiza un primer triaje con evaluación de temperatura y síntomas. Todos los pacientes de Oncología Radioterápica deben completar un formulario declarando sintomatología respirato5ria y/o contacto con sospechosos o infectados em los 14 días previos y proporcionándoles mascarilla a todos aquellos con sospecha.
- Se han separado las sillas en la sala de espera al menos 1 m
- Se han retirado de las salas de espera revistas, periódicos y cualquier folleto informativo que pudiera servir como fómite de contagio
- Se desinfectan todas las superficies de trabajo tras cada procedimiento
- Se han pospuesto las visitas de seguimiento sustituyéndolas por visitas telefónicas
- Se intenta no restringir la atención a pacientes nuevos salvo casos particulares como pacientes con cáncer de próstata en tratamiento hormonal
- Las sesiones del Servicio se mantienen pero tan solo acuden los médicos directamente implicados y manteniendo al menos 1m de separación
- Se han suspendido los procedimientos de braquiterapia no urgente para dedicar el quirófano a aislamiento y tratamiento de pacientes COVID
- Todo el personal lleva mascarilla quirúrgica y guantes. Las enfermeras encargadas del triaje además visten bastas quirúrgicas desechables.
- Se recomienda que el personal se tome la temperatura al menos 2 veces al día y permanezca en su domicilio si presenta más de 37,5º
- El control de calidad diario se limita a los controles de la dosimetría de los tratamientos, y se procura que los físicos realicen teletrabajo siempre que sea posible
- Se han suspendido la docencia presencial aunque se procura mantener vía streaming y lecciones on-line
- Tras la experiencia en la aplicación de estas medidas, los autores refuerzan la idea de que los tratamientos oncológicos no deben ser interrumpidos y que involucrar a todo el personal es clave para poder mantener una adecuada atención
De la experiencia, los autores extraen una serie de recomendaciones:
- Evitar contactos, mantener al menos 1 m y lavado frecuente de manos
- Llevar mascarilla siempre, tanto pacientes como profesionales, y mantener adecuada reserva de las mismas junto con guantes, solución hidroalcohólica, etc.
- Adaptarse a las necesidades propias del hospital
- Compartir experiencias entre distintos centros y procurar mantener un único discurso en cada departamento
- Revisar protocolos de tratamiento: retrasar radioterapia cuando sea factible, omitir la misma en casos seleccionados, apostar ya por hipofraccionamiento siempre que sea posible
- Promover tele-consulta y aportar apoyo psicológico a todos los pacientes que lo necesiten
- Definir claramente política ante pacientes sospechosos o infectados, recomendando suspender tratamiento o no iniciarlo hasta resolución del cuadro
- Establecer triajes a la entrada delo Servicio de Oncología Radioterápica
- Mantener reservas de material protector actualizadas
Zhang H, Huang Y, Xie C, The Treatment and Outcome of a Lung Cancer Patient Infected with SARS-CoV-2, Journal of Thoracic Oncology (2020), doi: https://doi.org/10.1016/ j.jtho.2020.02.025.
En esta carta al editor, los autores, miembros del Servicio de Oncología Radioterápica del Hubei Cancer Clinical Study Center y del Hospital Universitario de Wuhan, epicentro y origen de la pandemia por SARS-CoV-2 exponen su experiencia en el tratamiento de un paciente con adenocarcinoma de pulmón con mutación de EGFR y en tratamiento con osimertinib. Durante la radioterapia mediastínica, el paciente desarrollo sintomatología respiratoria con infiltrados pulmonares bilaterales precisando tratamiento con antibioterapia de amplio espectro, oseltamivir, y lopinavir/ritonavir tras positividad para coronavirus. Durante todo el tratamiento, el paciente continuó con osimertinib sin que ello complicara ni su recuperación de la infección por coronavirus ni se produjera progresión de la enfermedad tumoral. Pese al interés de este caso, se echa a faltar una explicación acerca de la radioterapia, si fue mantenida, suspendida o posteriormente reanudada.
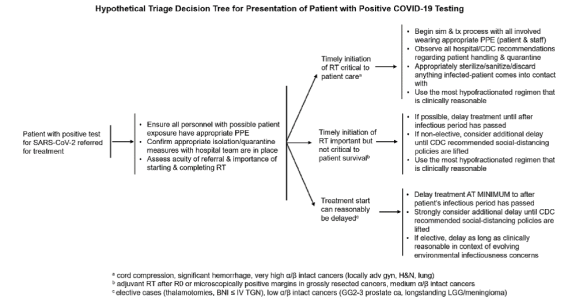
Rivera A, Ohri N, Thomas E, Miller R, Knoll MA. The Impact of COVID-19 on Radiation Oncology Clinics and Cancer Patients in the U.S. Accepted to Advances in Radiation Oncology on March 19, 2020
En la experiencia proveniente de Wuhan, la tasa de mortalidad en pacientes infectados con cáncer ha sido del 5,6% frente al 2,1% en aquellos sin cáncer. Lo que da idea, pese a tratarse de una serie pequeña, de la fragilidad de los pacientes oncológicos frente a COVID (Wu et al. JAMA 2020). De acuerdo a estas experiencias, los autores de este trabajo, proponen una serie de recomendaciones en el manejo de los pacientes con radioterapia que permita mantener protocolos de tratamiento eficaces, incluyendo el establecimiento de un triaje para identificar pacientes sospechosos de infección por coronavirus; extremar las medidas de higiene y limpieza de todos los elementos empleados en el proceso de la radioterapia; estar preparados para posibles interrupciones del tratamiento y establecer protocolos para la reanudación; establecer una estrategia clara de tele-consulta evitando al máximo todo desplazamiento no imprescindible; promover y favorecer el tele-trabajo en todos aquellos profesionales que puedan hacerlo; priorizar los tratamientos en aquellos pacientes que más se vayan a beneficiar.
Los autores proponen un interesante esquema de decisión para los tratamientos:

Dinh TKT, Halasz M, Ford E, Rengan R. Radiation Therapy in King County, Washington During The COVID-19 Pandemic: Balancing Patient Care, Transmission Mitigation and Resident Training. Accepted to Advances in Radiation Oncology on March 19, 2020
Los pacientes con cáncer presentan un riesgo hasta 5 veces superior a la población no oncológica de presentar manifestaciones graves de COVID, de requerir ventilación invasiva o de muerte. (Liang et al. Lancet Oncol 2020). Los autores de este trabajo, pertenecientes al departamento de Oncología Radioterápica de la Universidad de Washington, exponen sus recomendaciones para hacer frente a la epidemia en el contexto de la radioterapia. Mantener un distanciamiento adecuado, favorecer el tele-trabajo, limitar las reuniones presenciales o fomentar las tele-conferencias son medidas a adoptar de inmediato. Además de las medidas propuesta y repetidas en otros trabajos, los autores advierten sobre la posibilidad de que el virus permanezca hasta 72h viable sobre superficies plásticas, haciendo que el material empleado habitualmente para la radioterapia pueda ser transmisor del mismo. Para ello, proponen que los colchones de vacío empleados sean desinfectados diariamente tras el tratamiento y envueltos en bolsas de plástico desechables que son cerradas y cambiadas a diario. Igualmente, recomiendan evitar el empleo de técnicas como Active Breathing Controller (ABC) en pacientes con sospecha o confirmación de infección por coronavirus, sustituyéndolo por mecanismos de compresión abdominal.
Los autores proponen un sencillo cuadro de decisiones para pacientes atendidos en Oncología Radioterápica:

Wu S, Zheng D, Liu Y, Hu D, Wei W, Han G. Radiotherapy care during a major outbreak of COVID-19 in Wuhan. Accepted to Advances in Radiation Oncology on March 17, 2020
En este artículo los autores exponen su experiencia en el empleo de radioterapia en la ciudad de Wuhan, epicentro de la pandemia COVID-19, desde enero de 2020. Los autores relatan que, dado que Wuhan fue considerado como zona infectada desde el principio, no se adoptaron medidas excepcionales durante la radioterapia y que ésta continúo de manera habitual. Inicialmente, no se suministraron mascarillas ni a pacientes ni profesionales, ni se recomendó lavado de manos frecuente, al tiempo que tampoco se adoptó ninguna medida de desinfección sistemática de los aceleradores de inicio. Sin embargo, la rápida propagación de la infección motivó que, tras la parada durante la celebración del año nuevo chino el 23 de enero, a la vuelta se instauró un protocolo estricto de cribado de la infección entre pacientes y profesionales, se recomendó adoptar medidas de prevención con mascarilla, guantes y lavado de manos y protocolos para el empleo de EPIs, desinfección periódica de los aceleradores y de los elementos de inmovilización así como la obligatoriedad de todos los pacientes de llevar mascarilla. Con estas medidas, desde finales de enero de 2020 se habían tratado más de 100 pacientes sin observarse casos de transmisión de la infección entre pacientes y profesionales.
«El valiente puede luchar, el cuidadoso puede hacer de centinela, y el inteligente puede estudiar, analizar y comunicar. Cada cual es útil»
Sun Tzu, general, estratega militar y filósofo chino (544 a. C. – 496 a. C.)